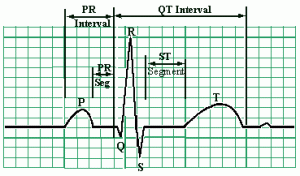
ETİLOJİ
 Koroner yetmezliğinin nedeni kesin olarak bilinmiyor. Ancak hastalığı hazırlayıcı bazı etkenler üzerinde duruluyor. Bunlara “Risk faktörleri” denmektedir. Risk (veya riziko, tehlike) faktörleri önem ve sıklık sırasına göre şunlardır: Diabetes mellitus, hipertansiyon, hiperbetalipoproteinemi, nikotin, hareketsizlik, şişmanlık, psişik etkenler, (stress) ve kişilik yapısı, hiperürisemi, polisitemi, heredite, enfeksiyonlar v.s. Bu faktörlerden bazıları üzerinde durmak gerekir.
Koroner yetmezliğinin nedeni kesin olarak bilinmiyor. Ancak hastalığı hazırlayıcı bazı etkenler üzerinde duruluyor. Bunlara “Risk faktörleri” denmektedir. Risk (veya riziko, tehlike) faktörleri önem ve sıklık sırasına göre şunlardır: Diabetes mellitus, hipertansiyon, hiperbetalipoproteinemi, nikotin, hareketsizlik, şişmanlık, psişik etkenler, (stress) ve kişilik yapısı, hiperürisemi, polisitemi, heredite, enfeksiyonlar v.s. Bu faktörlerden bazıları üzerinde durmak gerekir.
Diabetes mellitus özellikle genç erkeklerde ve 55 yaşın altındaki kadın hastalarda risk faktörü olarak büyük önem taşımaktadır. Kadınlarda 55 yaşın altında arteri-oskleroz görülmez. Görüldüğünde hemen gizli ya da belirgin bir diabetes mellitus aranmalıdır. Genç erkeklerdeki koroner yetmezliklerinde de ayni kural geçerlidir.
Lipid metabolizması bozukluğunun rolü üzerinde yıllardır büyük spekülasyonlar yapılmaktadır. Son yıllarda belirtildiğine göre trigliseritler ve kolesterin en önemli lipid fraksiyonlarını oluşturmaktadır. Ültrasantrifüj yöntemiyle lipitler yüksek dansiteli (high density) ve düşük dansiteli (low density) olmak üzere ikiye ayrılmıştır. Bu ayırım özellikle kolesterin için geçerlidir. Yüksek dansiteli lipitler (HDL) arterioskle-roza karşı koruyucu bir etki göstermektedirler, buna karşılık düşük dansiteli lipitler (LDL) ise aterojen etki göstermektedirler. Yani kolesterin’in ne kadar büyük bölümü HDL’de ise (HDL-Kolesterin) arterioskleroz riski o kadar azdır. Bu fraksiyon lipidog-ramda alfa lipoproteinler arasında yer alır. LDL ise beta lipoproteinler içindedir. Normallerde alfa’lar % 20 – 30, beta’lar ise % 70 – 80 oranındadır. HDL moleküllerinin arter duvarlarındaki elastin’e tutunamaması, onları aterom oluşumunda rol dışı bırakmaktadır. Total kolesterin/HDL – kolesterin oranına “ateroskleroz kofisiyanı” deniyor. Normalde bu oran 7’dir. 7’den yüksek olan oran arterioskleroz riskini ifade eder. Besinlerle alınan kolesterin emildikten sonra çok düşük dansiteli lipoprotein (very low density lipoproteins – VLDL) ve şilomikronlar olarak periferik organlar ve özellikle karaciğer tarafından tutulur. Karaciğer ve ince barsaklar endojen kolesterin yapımının en önde gelen organlarıdır.
Günde yaklaşık olarak besinlerle 500 mg kolesterin alınmakta; 1000 mg karaciğer tarafından, 400 mg da ince barsaklar tarafından yapılmaktadır. Demek ki kandaki total kolesterin’in 1/3 ü ekzojen, 2/3 ü endojendir. Yıkım da karaciğer tarafından yapılmaktadır. Kolesterin’in enerji verici bir madde olarak kullanıldığı biliniyor; diğer yandan kolesterin bütün vücut membranlarının, safra asitlerinin, D3 vitamininin ve en önemlisi tüm steroid hormonlarının yapı taşı olarak kullanılmaktadır. Bu kadar önemli ve vital değerli bir maddenin arterioskleroz gibi yaşamı tehlikeye sokucu bir proçeste rol aldığını kabul etmek o kadar kolay değildir. Yine de bazı kanıtlar kolesterin’in ve özellikle pre-beta ve beta fraksiyonunda yer alan bölümünün fazlalığının aterojen etki yaptığını göstermektedir. Bizce bu konu henüz tam bir açıklığa kavuşmamıştır ve ileriki yıllarda bugün savunulan görüşlerin değişeceği umulabilir. Ancak aşırı yüksek bulunan LDL lerin uygun bir diyetle ve ilâçlarla normale döndürülmesi öğütlenebilir.
Sigaranın rolü:Koroner hastalarının hiç değilse % 50’sinde kanıtlanabilmektedir. Koroner hastası olup sigara kullananlarda akut nikotin etkisiyle transmitral erken diastolik akımın azaldığı ve izovolümetrik relaksasyon zamanının arttığı gösterilmiştir. Bu bulgu, sol ventrikülün diastolik fonksiyonunun bozulduğu anlamına gelir.
Koroner yetmezliği bulunan erkeklerin sigarayı uzun yıllar bırakmakla infarktüs riskinden kurtuldukları bilinmektedir. Sigara kullanan kadınlarda infarktüs rizikosu hiç kullanmayan kadınlara oranla 3 misli fazladır. Sigarayı 3-4 yıl süreyle bırakmış olan kadınlarda, hiç sigara kullanmamış olan kadınlardaki gibi cüz’i bir riziko ile karşılaşılmaktadır.
Psişik faktörler: Aşırı sansibl tipler koroner yetmezliğine yatkın kişiler olup heyecan yarıtıcı olayları pek derinden algılarlar. Meslekî veya ailesel sorunlarda, dostlukların bozulmasında ve hayal kırıklıklarında aşırı derecede psişik yük altına girerler. Uykusuzluktan yakınırlar veya az uykuyla yetinmek zorunda kalırlar. Kendilerine bütünüyle işlerine veren kimselerdir ve kendilerine istirahat zamanı ayırmazlar. Kısa istirahat anlarında bile yine de kendilerine bir iş yaratırlar. Aşırı aktif olan bu yaratılış özelliği, koroner yetmezliği için bir risk faktörü sayılmaktadır.
Hareketsizlik: Günümüzde hemen herkes motorizedir. Evlerden işyerlerine motorlu araçlarla gidilmekte, fabrikalarda genellikle kol gücüyle çalışılmaktadır. Spor yapma olanakları da son derece kısıtlıdır. Bu yüzden geçmiş yüzyıllara bakarak günümüz insanı, özellikle kentlerde ve kasabalarda yaşayanlar, hareketten yoksundurlar. Eforsuzluğun koroner dolaşımı üzerinde olumsuz etki yaptığı bilinmektedir. Sportif anlamda yürüyüşler veya düzenli spor yapan kişilerde koroner yetmezliği pratik olarak görülmemektedir. Dağlık bölgelerde yaşayan ve tarla işleriyle uğraşanlarda koroner yetmezliği son derece seyrektir.
Prognoz :Koroner hastalıklarında seyir ve prognoz daralmış olan koroner arter sayısına ve sol ventrikülün fonksiyon durumuna göre değişmektedir. Stabil angi-nalı hastaların yıllık letalitesi % 4’tür ve bunda iskemi bölgesinin büyük rolü vardır. Ana koroner arterin stenozunda yıllık mortalite % 20’ye yakındır. 3 damar hastalığında yıllık ölüm oranı % 10-20, tek damar hastalığında ise % 1-4 arasındadır. Başlangıçtan itibaren unstabil olan anginada letalite 1 ay içersinde % 1-2, infarktüs meydana geliş sıklığı ise % 7-15 olup yıllık letalite % 20 ve infarktüs beklentisi % 25’tir. Unstabil angina 48 saatten fazla sürmüşse 1 yıllık letalite % 55’i aşar. Bir infarktüsü takiben unstabil anginada letalite 1 yıl içinde yaklaşık % 50’dir. Onu izleyen yıllarda letalite % 3-5’e kadar düşer.
Profilâksi Koroner yetmezliğinde ileri sürülen risk faktörlerinden korunmada yapılacak ilk iş kişilerin motivasyonuna, yani konunun önemini kavrayarak önlem almaya heveslendirilmelerine, ayrıca toplum eğitimine ağırlık vermektir. Normal kişilerin koroner sklerozundan korunmasına “birincil korunma”, koroner sklerozlu kişilerin infarktüsten profilâksisine “ikincil korunma”, infarktüs geçirenlerin sonraki infarktüslere karşı önlem almalarına ise “üçüncül korunma” denmektedir. Bunların üretici hale getirilmelerine ise “rehabilitasyon” adı veriliyor. Kişileri uyarmak, biraz korkutmak, fakat çıkış kapısını her zaman açık tutmak, bu konudaki önemli ilkelerden başlıcasıdır.
Korunmada risk faktörlerine karşı alınacak önlemler başta gelir: Diabetes mellitus’un ayarlanması; hipertansiyonun diyetle ve ilâçla tedavisi; düşük dansiteli lipoproteinlerin azaltılması için hayvansal yağlardan, yumurta sarısından, yağlı etlerden (koyun, kuzu), sakatattan ve benzeri besinlerden kaçınılması; sigaranın bırakılması (pipo ve puro az miktarda kullanılabilir); fizik egzersizler yapılması, ideal kilonun sağlanması; psişik – emotif olaylardan sakınma; hiperüriseminin perhizle veya ilâçlarla normal düzeyde tutulmasına çalışılması; polisiteminin kan almalarla veya sitostatik ilâçlarla tedavisi; enfeksiyonların giderilmesi gibi.
Kalıtım ve kişilik yapısı gibi risk faktörleri üzerinde etkili olunamaz.
Asetil salisilik asit ve Dipiridamol gibi antiagregan ilâçlarla yapılan ikincil profilâksinin etkili olduğu bugün için kanıtlanmış bulunmaktadır. Unstabil angina pektoriste trombosit aktivitesinin arttığı gösterilmiştir. Antiagregan tedavi ile hem trombosit aktivitesi, hem de klinik semptomatoloji azalmaktadır. Dipiradamol ve asetil salisilik asit kombinasyonuyla sır! asetil salisilik asit verilmiş olması arasında anlamlı bir fark bulunmamıştır. Mültisantrik incelemeler asetil salisilik asit kullananlarda infarktüs ensidansmın % 50-57 ve mortalitenin de buna yakın oranda azaldığını ortaya koymuştur. Birincil profilâksi amacıyla günde 500 mg asetil salisilik asidiı etkisiz kaldığı, buna karşılık günde 325 mg asetil salisilik asit verilenlerde yaklaşık 5 yıllık medikasyondan sonra, kontrol grubuna nazaran infarktüs insidansının % 47 daha düşük olduğu görülmüştür. Son araştırmalara gön günlük asetil salisilik asit dozu olarak 300 mg hattâ 180 mg yeterli bulun maktadır. Bu dozlarda antiagregan etki azalmadığı halde ilâcın gastrointesti nal sistem üzerindeki yan etki oranı düşük olmaktadır.
Omega-3-Yağ asitleri :(Eikosapenten asidi ve Dokosahekzen asidi) koroner hastalıklarının profilâksisinde kullanılmaktadır. Bu yağ asitleri diğer yağ asitleriyle birlikte morina balığından elde edilen balık yağında veya balıkların vücut yağlarında bulunmaktadır. Gıdanın bu yağ asitleriyle zenginleştirilmesi sonucunda trombositlerin ve lökositlerin fonksiyonlarını düzeltmenin mümkün olabileceği gösterilmiştir. Ancak, bunların antiagregan etkileri yoktur. Koroner yetmezliğinden ve infarktüsten korunmada kırmızı etler yerine balık etlerinin tüketilmesi öğütlenebilir.
TEDAVİ
a) Angina pektoris nöbetini geçirici ilâçlar: Nitrogliserin (Trinitrin cafei-Mte 0,3 mg), izosorbid dinitrat (İsordil 5 mg, Sorbid 5 mg, İsoket 5 mg) sublin-gual verilir. 1-2 dakikada göğüs ağrısı geçer.
B. Stabil olmayan (unstable) angina pektoris’te tedavi: Stabil olmayan angina pektoris’te göğüs ağrısı, beklenmeyen zamanlarda ve değişik şiddette ortaya çıkar. İstirahatte iken de gelir. Variant angina pektoris (Prinzmetal angması) da bu gruba girer. Non-stabil angina pektoris tedavisinde kullanılan
İlâçlar şunlardır:
1. Nitritler: Düz kaslarda gevşeme yaparak arterlerde dilatasyon meydana getirirler. Postkapiller kapasiteyi artırırlar. Venöz dilatasyon da yapakları için kalbe dönen kan miktarını azaltarak kalbin yükünü hafifletirler. Bu etkileri nedeniyle akut angor nöbetlerinde çok çabuk etki gösterirler. In-lerval tedavisinde uzun etkili nitrit preparatları kullanılmaktadır:
a) Pentaeritroltetranitrat (Danitrin fort, Equanitrate): Bu preparatlarda 0 mg nitrit, 300 mg meprobamat bulunmaktadır. Etki 60 dakikada ortaya Kar ve 4 saat sürer. Bu nedenle günde 3-6 defa 1-2 tablet verilir. Başağrısı ^ftabilir. Glokomlularda verilmemesi öğütlenmektedir.
b) İzosorbid dinitrat (îsordil 10 mg, Isoket retard 20 mg, Sorbid 10 mg): Etkileri 30 dakikada başlar ve 4 saat sürer. Günde 3-6 defa 10 mg veya 2-4 defa 20 mg verilir.
c) Gliseril trinitrat (Nitroderm TTS 5, Nitroderm TTS 10, Nitrodisc 5, Nitrodisc 10, Deponit Flaster 5): Transdermal transport sistemi esasına dayanan preparatlardır. Göğüs derisinin kılsız bir kısmına yapıştırılır ve 24 saat sonra çıkartılarak atılır. Bu süre içinde kullanılan preparata göre 5 veya 10 mg gliserol trinitrat serbest hale geçer. Etki 60 dakika sonra ortaya çıkmaya başlar.
2. Beta reseptör blokerleri: Kalbin sempatik uyarımını bloke ederek kalbin kontraktilitesini ve atım sayısını azaltırlar. Bu sayede kalbin atım hacmi ile miyokardın gereksinim duyduğu oksijen miktarı azalır. Hastaların efora karşı toleransları artmış olur. Kontraktilitenin azalması yani negatif inotrop etki yüzünden kalp kasının durumuna göre bazan bir kalp yetmezliği ortaya çıkabilmektedir. Hafif kalp yetmezliği bulunan olgularda bu ilâçların Digitalis (Digoxin, Digimerck) ile birlikte verilmesi gerekmektedir.
Kontrendikasyonları: Dekompanse kalp yetmezliği, ikinci ve üçüncü derecedeki A-V bloklar, obstrüktif akciğer hastalıkları (bronş astımı, akut ve kronik bronşitler, kronik obstrüktif pülmoner hastalık), allerjik rinit, bradikardiler.
Diabetiklerde beta bloker kullanımında dikkatli olmalıdır, çünkü insülin’in ve oral antidiabetik ilâçların etkisini artırarak hipoglisemi olasılığını ön plâna çıkarır.
Keza beta blokerlerin kalsium antagonistleriyle birlikte kullanılması doğru olmaz, çünkü her iki ilâcın negatif inotrop ve negatif dromotrop etkileri vardır ve ayni ferment tarafından yıkılırlar. Özellikle A-V ileti bozukluklarında ve sol ventrikül fonksiyonu yetersiz olanlarda böyle bir kombinasyon kesinlikle kontrendikedir. Ancak sol ventrikül fonksiyonu normal veya hafif derecede azalmış, optimal bir monoterapiyle semptomların tamamen geçmediği stabil anginalı hastalarda kalsium antagonistleri ile beta blokerler kombine edilebilir.
Buna karşılık beta blokerlerle nitro preparatlarının kombine edilmesi teoretik bakımdan anlamlıdır zira nitro preparatları, beta blokerlerin negatif inotrop etkilerini gidererek vazodilatasyon yaparlar ve sinerjetik olarak oksijen bilançosunu düzeltip kalbin işini azaltırlar.
Yan etkileri: Bulantı, kusma, diyare, yorgunluk, ekstremitelerde üşüme hissi, ağız kuruluğu, göz kuruması ve deri belirtileri.
Beta reseptör blokajı yapan ilâçların preparatları şunlardır:
Nadolol (Betadol): 40 ve 80 mg.’lık tabletleri vardır. Günlük doz 80 mg. olup bradikardi ortaya çıkıncaya kadar günlük doz haftada 80 mg. artırılabilir. Genellikle günlük 160 mg. Yeterli sonuç vermektedir. Tedaviye son verilmesi istendiğinde ilâç birdenbire kesilmemeli ve iki hafta içinde doz azaltılması yapılmalıdır.
Propranolol (Dideral 40 mg, Proderal 20 mg, Betapres tablet 50 mg): Günde 3 defa 10 – 40 mg verilir. Dozu yavaş yavaş artırmak daha doğrudur.
Oksiprenolol (Trasicor 80, Trasicor Retard): 80 mg’lık tablet şeklinde olan Trasicor tedavisine günde 80 mg ile başlanır ve genellikle 160 mg’dan ibaret günlük doz yeter. Trasicor Retard ise 160 mg’lık tablet şeklindedir. Sabahları 1 tablet verilir. Gerekirse doz sabahları 2 tablete yükseltilebilir.
Pindolol (Visken): 5 ve 15 mg’lık tabletler, 5 mg/ml’lik damla ve 0,4 mg/2 ml’lik ampul halinde bulunmaktadır. Günlük doz 10-30 mg’dır. Ampul formu daha ziyade kalp aritmilerinde kullanılır.
Asebutolol (Prent): 200 mg’lık filmtab halindedir. Genellikle günde 2 defa 1 tabletle tedaviye başlanır. Gerektiğinde günlük doz 2 – 4 defa 1-1,5 tablete kadar artırılabilir. Tabletler yemeklerden önce alınmalıdır. Prent Ampul’de 25 mg. asebutolol vardır. Çok ağır ve âcil vak’alarda 1 ampul 3 – 5 dakikada i-v. yavaş olarak verilebilir.
Metaprolol (Lopresor, Beloc): Her iki preparat da 100 mg’lık çentikli tabletler halindedir. Günlük doz 2 defada 100 – 200 mg’dır. Gerektiğinde 400 mg’a kadar çıkılabilir.
Atenolol (Tensinor): 100 mg’lık tabletler halindedir. Günlük doz 100 – 200 mg.’dır. İki defada verilmelidir.
3. Kalsium antagonistleri: Miyokart hücresine kalsium geçişini durdururlar ve dolayısıyla miyokardın kontraktilitesini azaltırlar. Bu suretle kalbin oksijen gereksinimi azaltılmış olur. Ayrıca miyokart hücresi içinde kalsium birikmesini önleyerek miyokart nekrozuna engel olurlar. Bütün kalsium antagonistleri ayni zamanda koroner arterlerin düz kaslarındaki to-nusu düşürerek spazmların meydana gelmesini önler. Spazmları izleyen angina pektoris nöbetlerinde, Prinzmetal anginasında en etkili ilâçlar kalsium antagonistleridir.
Başlıca kalsium antagonistleri şunlardır:
Verapamil (Isoptin 40 mg, tsoptin 80 mg, İsoptin S, Isoptin Ampul): Günlük doz 3 defa 40-80 mg dır. Yemeklerden 1 saat önce alınmalıdır. İsoptin S’te 40 mg verapamil’den başka 20 mg pentobarbital vardır. Nörotik olgularda etkilidir. İsoptin Ampul âcil olgularda i.v. kullanılır. Oral formlar draje şeklindedir. İsoptin 240 mg tablet antihipertansif olarak verilmektedir.
Yan etkileri: Hipotansiyon, yüze ateş basması, konstipasyon.
Uyarı: A-V iletiyi azalttığı için ayni etkiyi taşıyan beta blokerlerle kombine edilemez.
Nifedipin (Kardilat tablet 10 mg, Adalat tablet 10 mg, Nidilat kapsül 10 mg, Kardilat 20 mg Retard Mikropellet Kapsül): Günde 3 defa 10 mg verilir. Bir defalık doz 20 mg a çıkarılabilir. Çiğnenmeden yutulur, etkisi 10 dakika sonra ortaya çıkar. Nidilat jelatin kapsülü ağızda patlatılarak dil altında tutulursa etki 2-3 dakikada başlar. Kardilat Retard mikropelletleri günde 2 defa birer tane verilir.
Kontrendikasyonları: Beta blokerleri ile kombine edilemez. Akut miyokart infarktüsünün ilk 10 gününde kullanılmaz.
Yan etkileri: Vazomotor baş ağrısı, yorgunluk hissi.
Fendilin (Sensit): Her drajede 50 mg fendilin bulunur. Günde 3 defa birer draje verilir.
Diltiazem (Diltizem tablet 60 mg): Aç karnına olmak üzere başlangıç dozu günde 2-3 defa yarım tablettir. Toleransa göre doz 8 saatte bir 1 tablete çıkarılır. Özellikle Prinzmetal anginasında etkilidir.
C. Preinfarktüs sendromunda tedavi: Bu sendromun sinonimleri şunlardır: Akut koroner yetmezliği, Unstable angina, Kreşendo angina, Status anginozus.
Status anginozus, angina pektoris nöbetlerinin çok sıklaştığı, günlük Tri-nitrin (veya İsordil 5 mg) gereksiniminin fazlalaştığı, koroner tıkanması olasılığının arttığı olgular için kullanılan bir deyimdir. Tedavisinde şöyle bir yol izlenmelidir:
a) Hastanın bir Koroner yoğun bakım ünitesine yatırılması. Hergün EKG alınması, miyokart enzimlerinin (LDH, CKP izoenzimleri) tayini.
b) Bir nazal sonda veya maskeyle dakikada 5-10 litre Oksijen verilmesi.
c) Her 2-3 saatte bir 5 mg izosorbid dinitrat (İsordil 5, Sorbid 5, İsoket 5) sublingual verilir. Arter tansiyonu izlenir.
d) Angina pektoris şiddetli ve sürekli ise Petidin (Dolantin) veya 2 mg Morun i.v. , i.m. veya s.c. verilir, gerekirse 10 dakika sonra tekrarlanır.
e) Yukarki yöntemlerle düzelme sağlanamazsa Beta reseptör blokerleri verilir. Meselâ propranolol (Dideral 40 mg) oral 10 mg verilir. Yeterli cevap alınıncaya kadar her 6 saatte bir 20 mg verilmeğe başlanır. Yan etkileri (hipotansiyon, bradikardi, mental durgunluk gibi) ortaya çıkmadığı takdirde 4-6 saatlik aralarla günlük doz 240-480 mg a kadar artırılabilir.
f) Antiagregan tedavi olarak günde 1 defa 150-300 mg asetil salisilik asit (Dispril 300 mg, Babypirin 80 mg tablet, Aspirin 100 ve 500 mg lık tablet,
Alcacyl tablet 500 mg) verilmeye başlanır. Bu sayede infarktüs sıklığının ve letalitenin % 50 oranında azaldığı bildirilmektedir.
g) Antikogülan tedavi: Heparin (Liquemin) ile yapılır. İlk doz olarak 5000 Ü i.v. verilir. Sonra, saatte 800-1000 ü gidecek tarzda enfüzyona devam edilir. Etki, koagülasyon zamanı tayini ile kontrol edilir.
h) Anamnezde veya EKG de Variant angina pektoris (Prinzmetal anginası) varsa kalsium antagonistleri (Kardilat, Nidilat, Adalat; İsoptin 80; Sensit) ve nitro preparatları (Danitrin, Equanitrat) verilir. Bir izosorbid-5-mononitrat preparatı olan Monoket de bu amaçla kullanılır. 20 mg etkili madde içerir. Günde 2-3 defa birer tablet verilir. Variant angina pektoris’te Beta blokerler kontrendikedir.
ı) Tıbbî tedavilerin etkili olmadığı olgularda koroner anjiografi yapılarak Koroner anjioplasti veya koroner Bypass ameliyatına karar verilmesi gerekir. Koroner anjioplasti (girişimi, komplikasyonları nedeniyle, gerektiğinde Bypass ameliyatına geçilebilecek bir koroner cerrahîsi merkezinde yapılmalıdır. Anjiografide 3 damar hastalığı (sol ve sağsirkumfleks,sol ön inen dal) saptanmışsa Bypass ameliyatı tercih edilmelidir. Tek damar hastalığında Bypass yapılmaz.
Stabil olmayan (unstable) angina olguları medikal tedaviye cevap vererek her hangi bir miyokart hasarı bırakmadan iyileşebilirler. Fakat bazıları da yoğun medikal tedaviye rağmen iyileşemez. Bunlarda ya infarktüs gelişir, ya da âni ölüm olur. İyileşmeyen olguları daha fazla bekletmek hata sayılır. Bunlarda koroner anjiografi bulguları değerlendirilerek şu yöntemlerden biriyle tedaviye geçilir:
Perkutan transluminal koroner anjioplasti (PTCA)
Endikasyonları: Kritik durumdaki koroner stenozu veya tıkanması, stabil olmayan (unstable) angina pektoris, geçirilmiş non-Q-dalgası infarktı, postinfarkt anginası, stabil angina pektoris (medikamentöz tedavi altında bulunanlar).
Kontrendikasyonları: Ana koroner arter stenozu, büyük bir koroner arter dalının proksimal stenozu (karşı tarafta büyük bir nedbe varsa), karşı taraf damarına büyük kollateraller veren bir ana koroner arterin proksimal stenozu.
Tekniği: Değişik yöntemleri vardır: Balonlu anjioplasti, Lazer anjioplastisi, ate-rektomi, aspirasyonlu aterektomi, damar desteği (stent) implantasyonu gibi.
Balonlu anjioplasti: 15 000 Ü Heparin ve 0,2 mg Nitrogliserin enjeksiyonundan sonra 175 cm uzunluğundaki kateter stenotik koroner arter içine sokulur. Devamlı Heparin perfüzyonu altında bulunan hastada balonlu kateter stenozun bulunduğu bölgeye yerleştirildikten sonra her defasında 60 saniye ile şişirilir. Tam şişmeden sonra daha fazla basınç artırımı yapılmaz. Dilatasyon işlemi tamamlandıktan sonra balonlukateter geri çekilip tel içeride bırakılarak en az iki pozisyonda dilatasyonun yeterliliği kontrol edilir. Eğer dilatasyon yeterli bulunmazsa, bir derece fazla kalınlıktaki kateterle işlem tekrarlanır. Çok damar stenozlarında % 70’in üstündeki stenozlar ayni seansta dilate edilir. İlk seansta bir damarın dilatasyonu esnasında büyük bir diseksi-yon olmuşsa, diğer damarların dilatasyonları ikinci bir seansa bırakılır. Aterom plağının ezilmesi esnasında intima rüptürünün meydana gelmesi önem taşımaz. Fakat balon gereğinden fazla şişirilmişse arter perfore olabilir. Bu takdirde hastanın derhal Bypass ameliyatına alınması zorunlu olur. PTCA’nm meydana getirdiği mortalite % l’in altındadır. Perforasyon tehlikesi % 2 civarındadır. Komplikasyonsuz olgular ertesi gün klinikten ayrılabilmektedir. Bu girişimin bugün en önemli sorunu, restenoz oranının yüksek oluşudur (% 35). İlk dilatasyonu izleyen dilatasyonlardaki restenoz oranı gitgide düşmektedir. Balon dilatasyonunun genç hastalarda olduğu kadar, yaşlı hastalarda da ayni başarı ile uygulanabildiğini, tek veya iki damar hastalığı bulunanlarda komplikasyon oranlarının yaşla değişmediğini söylemek mümkündür.
Lazer anjioplastisi: Kateterin ucuna konan lazer ışını, aterom plâğını küçültmeye yarar. Bununla tam tıkanmaları da açmak mümkündür. İlkin lazer uygulanarak tıkanma açılır, sonra balonla dilate edilir. Bu yöntemin başarı oranı yüksek (% 90’m üzerinde), perforasyon riski azdır (% 4).
Aterektomi: Kateterin ucunda bulunan bir rotatuar bıçak yardımıyla aterom plağı küçük parçalara ayrılır. Özellikle balon dilatasyonundaki restenozların açılmasında bu yöntem kullanılmaktadır.
Aspirasyonlu aterektomi: Kateter ucundaki kristal ile aterom ufalandıktan sonra vakumla aspire edilmektedir.
Damar desteği (stent) implantasyonu: PTCA vasıtası ile yerleştirilen ve kendi-kendine değil, ancak PTCA balonu ile istenilen çapta açılabilen, metal fleksibl bir Palmaz-Schatz desteği (stent’i) sayesinde restenozlar önlenebilmektedir.
Bypass ameliyatı
Endikasyonları: Sol ana koroner arter stenozu; üç veya daha fazla damar stenozu bulunan ve ilâç tedavisine cevap vermeyen hastalar.
Kontrendikasyonu: Konjestif kalp yetmezliği.
Tekniği: Bacaktan çıkarılan Vena safena, ven kapakçıkları kan akımını engellemesin diye ters akım yönünde olarak, çıkan aorta ile tıkalı koroner arterin distaline köprüleştirilir. Ön inen arterin tıkanmasında vena safena yerine Arteria mammaria interna ile anastomoz yapılmaktadır. Arteria mammaria interna greftinin açık kalma süresi vena safena greftinden çok daha uzundur.
Sol ventrikül fonksiyon bozukluğunun Bypass için kontrendikasyon oluşturup oluşturmadığı hâlen tartışma konusudur, fakat genel kanıya göre ameliyat riskini artırmakla birlikte medikal tedaviye inat eden angina pektoris olgularında Bypass ameliyatı için bir kontrendikasyon sayılmamalıdır.
Ameliyat mortalitesi, sol ventrikül fonksiyonu normal olanlarda % 1, bozuk olanlarda % 2-3 civarındadır. Yaş ilerledikçe mortalite artar. Ameliyata bağlı infarktüs sıklığı % 5-10 olarak bildirilmektedir. Bir yıl sonraki kontrollarda greft tıkanmasına veya aterosklerozun ilerlemesine bağlı olarak olguların % 2-4’ünde yeniden angina nöbetleri görülmektedir. Tekrarlanan Bypass ameliyatlarının başarı oranı az, riski fazladır.
Beş artere kadar Bypass yapılabiliyor. Bu ameliyatı geçirenlerin uzun yıllar antikoagülan veya antiagregan ilâç alması gerekmektedir.

 Koroner yetmezliğinin nedeni kesin olarak bilinmiyor. Ancak hastalığı hazırlayıcı bazı etkenler üzerinde duruluyor. Bunlara “Risk faktörleri” denmektedir. Risk (veya riziko, tehlike) faktörleri önem ve sıklık sırasına göre şunlardır: Diabetes mellitus, hipertansiyon, hiperbetalipoproteinemi, nikotin, hareketsizlik, şişmanlık, psişik etkenler, (stress) ve kişilik yapısı, hiperürisemi, polisitemi, heredite, enfeksiyonlar v.s. Bu faktörlerden bazıları üzerinde durmak gerekir.
Koroner yetmezliğinin nedeni kesin olarak bilinmiyor. Ancak hastalığı hazırlayıcı bazı etkenler üzerinde duruluyor. Bunlara “Risk faktörleri” denmektedir. Risk (veya riziko, tehlike) faktörleri önem ve sıklık sırasına göre şunlardır: Diabetes mellitus, hipertansiyon, hiperbetalipoproteinemi, nikotin, hareketsizlik, şişmanlık, psişik etkenler, (stress) ve kişilik yapısı, hiperürisemi, polisitemi, heredite, enfeksiyonlar v.s. Bu faktörlerden bazıları üzerinde durmak gerekir.